✕
Недоношенным считается ребенок, родившийся на сроке до 37 недель
беременности. Это скорее не юридический, а медицинский термин. Он определяется врачом с учетом
компенсированности всех систем организма ребенка.
Недоношенный ребенок по закону ничем не
отличается от доношенного. Законодательством отдельно он не выделен в категорию льготных граждан.При
этом государство каждый год выделяет деньги в бюджеты субъектов, чтобы субъекты могли обеспечить своих
жителей лекарствами, медицинскими изделиями по рецептам, продуктами питания для льготных категорий
граждан и так далее.
В соответствии с постановлением Правительства № 890 от 1994 года «О
государственной поддержке развития медицинской промышленности и улучшения обеспечения населения и
учреждений здравоохранения лекарственными средствами и изделиями медицинского назначения»,
лекарственными средствами и изделиями медицинского назначения могут бесплатно обеспечиваться:- дети
первых трех лет жизни, - дети в возрасте до 6 лет из многодетных семей,- инвалиды, в том числе
дети-инвалиды до 18 лет. Эти категории считаются льготными, при этом неважно, родился ребенок
доношенным
или недоношенным.
Распоряжением Правительства от 12 октября 2019 года №2406р и распоряжением
Правительства РФ от 23 ноября 2020 г. № 3073-р утвержден перечень жизненно необходимых и важнейших
лекарственных препаратов (ЖНВЛП) на 2021 год. Выписывать эти лекарства обязан лечащий врач. Он должен
выдать рецепт, по которому вы можете получить лекарство в аптеке бесплатно.
Большинство льгот
определены на уровне субъектов. Могут быть доплаты на питание, покупку лекарств, не входящих в
утвержденный перечень жизненно важных лекарственных препаратов, выплаты на специализированные средства
(костыли, ходунки, ортезы и прочее), компенсация за коммунальные услуги, бесплатное парковочное место,
налоговые льготы на автомобиль и так далее. Перечень льгот устанавливается решением властей регионов.
Узнать о них можно в управлении социальной защиты населения.
Недоношенными считаются дети, рождённые на сроке гестации от 22 до 36
недель 6 дней, с весом от 500 гр.
Недоношенные дети рождаются с экстремально низкой массой тела –
до 1000 гр. , и с очень низкой массой тела от 1000 до 1500 гр
Выживаемость детей с ЭНМТ и ОНМТ
во многих ведущих неонатальных центрах составляет 80-90%.
Данный показатель значительно варьирует в
зависимости от срока гестации и массы тела младенца.
Успех выхаживания недоношенных новорожденных
состоит из следующих компонентов:
- медицинская помощь
- ранняя реабилитация
- создание
среды, близкой к внутриутробной
- партнерские отношения с семьей
- открытая реанимация
Серьезной проблемой
недоношенного
ребенка является бронхолегочная дисплазия (БЛД). Нарушения при БЛД касаются самых мелких частей
дыхательных путей. Они приводят к затруднению дыхания и увеличению потребности в кислороде.
У
детей с массой тела при рождении менее 1 кг частота БЛД составляет 30-60%
Бронхолегочная
дисплазия может приводить к развитию различных осложнений. Например, легочной гипертензии – состоянии,
при котором происходит перегрузка сердца из-за высокого давления в легочной артерии. Развитие легочной
гипертензии требует дополнительного лечения, поэтому важно ее вовремя диагностировать с помощью
эхокардиографии (УЗИ сердца).
У детей с БЛД есть склонность к бронхообструкциям, более тяжелому
течению ОРЗ в первые годы жизни и есть риск формирования бронхиальной астмы. Особенно опасны для детей
ОРЗ, вызываемые респираторно-синцитиальным вирусом. РСВ-инфекция может привести к тяжелому повреждению
нижних дыхательных путей, которое потребует госпитализации и искусственной вентиляции легких. Поэтому
детям с бронхолегочной дисплазией настоятельно рекомендуется профилактика РСВ-инфекции с помощью
препарата “Синагис”.
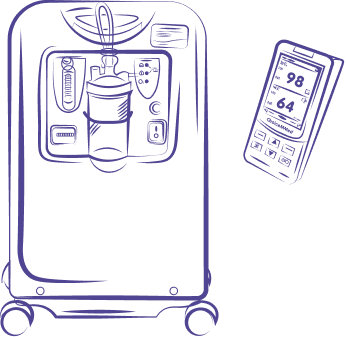
Если ребенку с БЛД требуется длительная кислородотерапия, то он может быть
выписан домой при условии организации адекватной домашней кислородотерапии (наличии дома кислородного
концентратора). Кислородотерапия проводится под обязательным контролем сатурации кислорода (насыщения
кислородом крови) с помощью небольшого прибора, который надевают на палец ребенка – пульсоксиметра. В
одних случаях дополнительный кислород может требоваться ребенку непрерывно, в других случаях – во
время
активности и кормления, в третьих – во время сна. Пациенты, получающие кислород на дому, должны
находиться под наблюдением педиатра и пульмонолога.
Хорошая новость в том, что, благодаря
современным методам лечения и профилактики, тяжелые формы бронхолегочной дисплазии в настоящее время
стали встречаться реже.